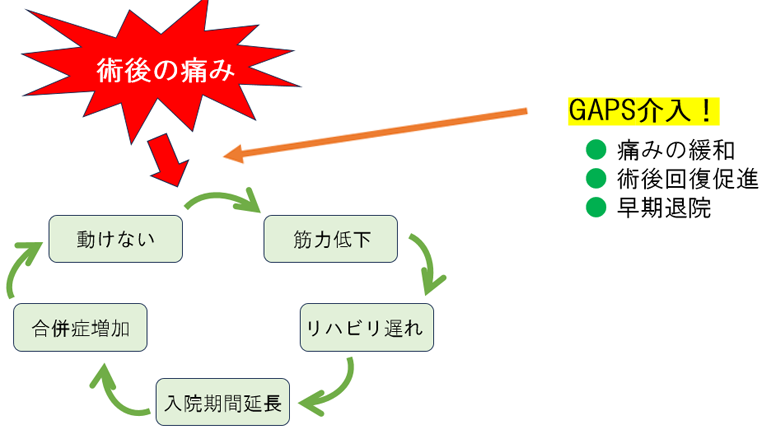
手術後の傷や筋肉の痛みは、手術による合併症の発生率を高くしてしまうことが知られています。例えば、痛みが強いと、手術後に動くことができず、筋力低下を起こしたりリハビリが十分に進まなくなります。整形外科手術において、術後のリハビリは非常に重要な治療の要因となり、リハビリや離床が遅れることで、手術後の生活の質が低下してしまいます。
その他にも、痛みにより血圧が上がったり脈が早くなることで心臓の合併症のリスクが上がったり、活動性の低下から腸管の運動が悪くなる、咳をして痰を出せずに呼吸器合併症になる等、様々な合併症リスクが上昇します。
私たち術後疼痛管理チームでは、このような合併症を引き起こさないよう、様々な方法でこの手術後の痛みを抑えるための活動を行っております。

術後疼痛管理チームで一般的な麻酔科医や看護師、リハビリの他、整形外科としてリハビリ部門もチームメンバーとし、手術後の痛みを和らげる活動を行います。

・麻酔科医
チームの中心として、患者さんの痛みの治療を行います。術前の状態から、術時の適切な麻酔鎮痛法を選択します。術後は回診等を通して、最適な鎮痛方法を決定したり、鎮痛薬の量を調整したりします。
・主治医
手術治療の中心となり、GAPSと協力しながら、鎮痛方法を選択します。
・看護師
術後の痛みの程度を評価し、副作用が起こっていないか確認します。また、患者さんの不安な気持ちなどに寄り添った心理的サポートを行います。
・薬剤師
使用する鎮痛薬の効果や副作用を評価し、鎮痛薬や副作用に対する治療薬の提案を行います。
・リハビリ部門
運動における痛みの程度を評価し、痛みにおける運動やリハビリへの弊害を評価します。
術式や患者様の状態に合わせて、様々な麻酔を駆使して、疼痛緩和を図ります。
◎神経ブロック麻酔
超音波診断装置を使用し、手術部位の領域の神経を同定し、その周囲に局所麻酔薬を使用することで、痛みを取る方法です。手術後はしばらくの間痛みが取れますが、行った部位が痺れたり上手く動かせなくなります。
◎持続神経ブロック法
神経ブロック法と基本は同じですが、神経周囲に細い管を入れることで持続的に神経ブロックの効果を発揮し、より長期間の間で痛みを取る方法となります。
◎脊髄くも膜下麻酔(脊髄麻酔、腰椎麻酔)
背中、あるいは腰から注射し、下肢の感覚を無くすことで痛みを感じなくする方法となります。患者さんには横向きで猫が丸まったような体勢を取って頂き、局所麻酔を施行した後、専用の注射針にて穿刺を行い、脊髄を包んでいる袋の中に麻酔薬を投与します。一時的に下肢の運動が制限される一方、痛みをほぼ完全に取ることができます。手術後数時間は痺れが残り、2~3時間で効果が切れます。
◎硬膜外麻酔(PCEA)
脊髄くも膜下麻酔と似た麻酔法となりますが、麻酔薬を入れる場所が脊髄を包んでいる袋の外側となります。背中あるいは腰に局所麻酔を施行した後、専用の注射針にて穿刺を行い、そこから直径1mm位の柔らかいプラスチックチューブを留置します。手術後も持続的に麻酔薬を流すことで、長期間、術後疼痛を取ることができます。
◎経静脈的自己調節鎮痛法(IV-PCA)
末梢の血管から持続的に痛み止めを行う方法です。術前に取っている静脈路から施行する場合と、別に静脈路を確保して施行する場合があります。
※鎮痛薬の持続投与について
持続神経ブロック法、硬膜外麻酔(PCEA)、経静脈的自己調整鎮痛法(IV-PCA)の際は、ディスポーザブルの持続薬剤投与のバッグを使用します。こちらを使用している際は、専用の袋に入れ、首から下げて移動することが可能です。
術後悪心嘔吐に対してのケタラール注の使用については、こちら をご確認ください。

(NIPRO製 シュアフューザーA)
痛みを取る為に、一つの方法でたくさんの薬を使用すると、副作用や合併症のリスクが高まります。 マルチモーダル鎮痛と呼ばれる、様々な鎮痛法を合わせる方法でそのリスクを減らします。 麻酔方法の他に、様々な鎮痛薬を選び、それを定期的に施行することで、術後の痛みを最小限にできるよう努めます。
指示に従って、看護師が中心となり、鎮痛剤を使用します。
術後伝達ブロック等を実施する際は、麻酔科医師が行います。
手術した患者様に対して、術後にGAPSチームでの回診を行い、痛みの状態を評価させて頂きます。
痛みに応じて、適切な鎮痛法を主治医と相談し、疼痛緩和に努めます。
疼痛状態に合わせて、リハビリ前の鎮痛薬の臨時処方等を織り交ぜながら、手術後早期から効果的なリハビリ実施ができるよう援助します。
またリハビリ時の運動時の痛みの状態を評価し、GAPSで共有することで適切な鎮痛に繋げます。
